Regeneración periodontal de defectos infraóseos
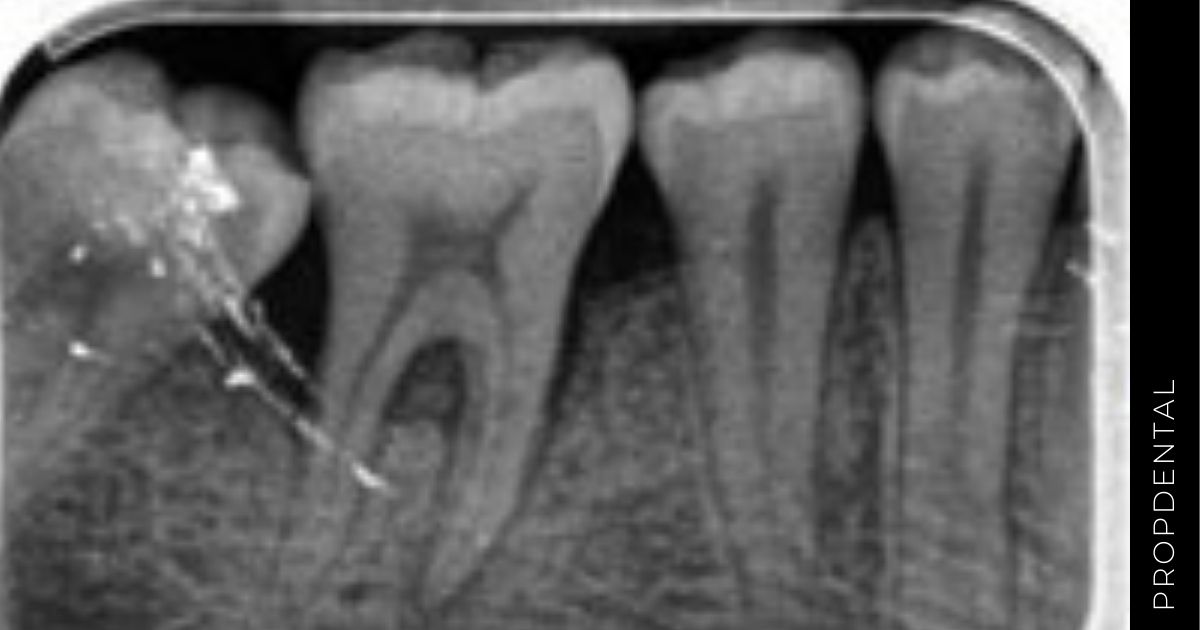
La regeneración periodontal de defectos infraóseos por Cortellini, Pini Prato & Tonetti (1993)
La regeneración tisular guiada ha sido aplicada con éxito en el tratamiento de furcas clase II y defectos infraóseos.
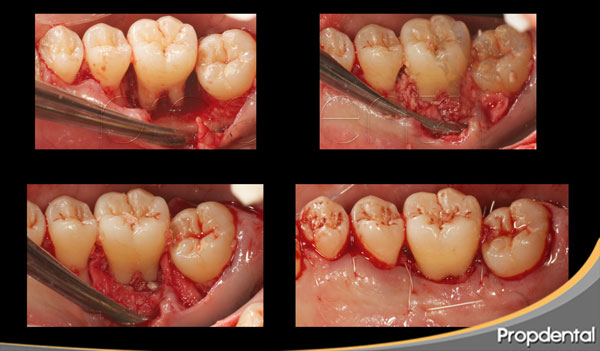
Caso clínico regeneración periodontal de defectos infraóseos
Caso clínico regeneración periodontal de defectos infraóseos realizado en clínicas Propdental en Barcelona por el periodoncista.
Evaluar la respuesta de defectos infraóseos profundos tratados mediante regeneración tisular guiada 1año. La extensión y la predictabilidad de los resultados obtenidos han sido evaluadas mediante el sondaje óseo en la re-entrada e imágenes radiológicas digitales.
– MATERIAL & MÉTODOS:
– 40 defectos infraóseos
– 23 pacientes: 14 hombres y 9 mujeres, de 18-56 años (media de 41,6)
– criterios de inclusión de los defectos:
– PI ≥ 6 mm
– evidencia clínica y radiológica de defectos infraóseos
– localizados a nivel interproximal, sin afectación furcal
– medidas clínicas realizadas por un operador después de 3 meses de la terapia inicial:
– FMPS: full mouth plaque score
– LSPS: local site plaque score
– FMBS: full mouth bleeding score
– LSBS: local site bleeding score
– PS
– RG
– NIC
– también se realiza una Rx periapical de la zona a tartar
– procedimiento quirúrgico:
– elevación de un colgajo a espesor total
– desbridamiento del defecto
– medidas clínicas intraquiúrgicas:
– distancia LAC – base del defecto (1)→PBL
– distancia LAC – parte más coronal del hueso interproximal de la cresta (2)
– componente infraóseo de defecto = 1 – 2
– se toman impresiones del defecto
– se posiciona una membrana de teflón para aislar el defecto por lo menos a 2-3 mm coronales al hueso
– la membrana queda cubierta parcial o totalmente por el colgajo mucoperióstico
– no se utilizan apósitos periodontales
– Dp/:
– enjuagues con CHX 0,2%
– ATB durante 1 semana (tetraciclina HCL 250 mg)
– se realizan higienes profesionales durante 4 semanas después de la retirada de la membrana
– se registra si ha habido exposición de la membrana
– remoción de la membrana (4-6semanas)
– se eleva un colgajo a espesor parcial y se mide, en mm, el nuevo tejido de granulación formado
– se intenta cubrir con el colgajo el tejido neoformado
– se registran el grado de cubrimiento de dicho tejido y el posible trauma producido por la sutura interdental
– se coloca un apósito periodontal
– se prohíbe la higiene durante 1 mes (durante este mes el paciente realiza el control de la placa mediante enjuagues con CHX)
– higienes profesionales mensuales durante 1 año donde se realizan también medidas clínicas y radiológicas
– re-entrada al año (1año) de la cirugía:
– elevación de un colgajo de espesor total.
– medidas clínicas intraquirúrgicas:
– distancia LAC – base del defecto (1)→PBL
– distancia LAC – parte más coronal del hueso interproximal de la cresta (2)
– componente infraóseo de defecto = 1 – 2
– se toma una impresión del defecto
– se determina la morfología del defecto residual en los modelos y se establece:
– si el componente residual es de 3, 2 o 1 pared
– nº de superficies involucradas
– grados del defecto
– reposición del colgajo
– no se aplican apósitos periodontales
– enjuagues con colutorio de CHX al 0,2% durante 3 semanas
– histología: para poder proporcionar una evidencia directa de la respuesta histológica se añade a la muestra un defecto infraóseo adicional en mesial del 2º molar inferior izquierdo (3.7). Esta raíz estaba desahuciada debido a una perforación en la furca tras el tratamiento de conductos, pero, por motivos éticos, no se obtiene tejido óseo. Extracción de la raíz mesial a los 6 meses de GTR.
Resultados regeneración tisular guiada
– características del defecto:
– distancia de la LAC a la base del defecto: pérdida ósea vertical = 12,4±2,5 mm
– distancia de la LAC a la parte más coronal del hueso interproximal de la cresta = 6,3±2,2 mm
– componente infraóseo de los defectos = 6,1±2,5 mm
– FMPS = 13.1%; al año = 6,1%
– FMBS = 7,3%; al año = 4%
– cambios óseos:
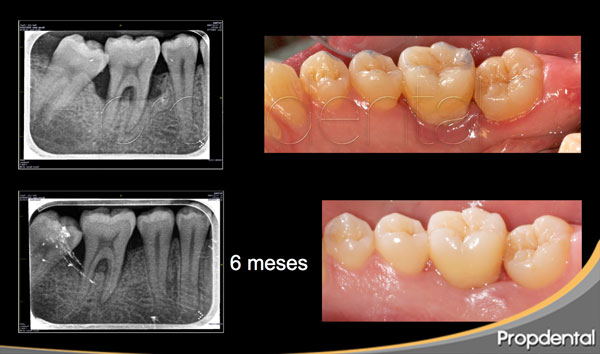
– Clinicamente:descenso de la distancia de la LAC a la base del defecto en 1 año: de 12,4±2,5 mm a 8,1±2,2 mm. RX: resultados radiológicos muestran resultados similares: de 11,3±2,2 a 8,2±2,8 mm. Estos resultados demuestran un efecto significativo del tratamiento de periodontología, tanto a nivel clínico (sondaje óseo) como Rx.
– se realiza una estratificación en 4 grupos para saber la ganancia mediante el sondaje óseo de la distancia de la LAC a la base del defecto:
– ganancia < 2 mm
– ganancia ≥ 2 mm y < 4 mm
– ganancia ≥ 4 mm y < 6 mm
– ganancia ≥ 6 mm
– Tabla 2. Clinicamente:57,5% de los sitios ganaron ≥ 4 mm. Radiogarficamente la ganancia ≥ 4 mm se produjo en el 35% de los sitios (PBL= LAC a base defecto).
– no se observaron diferencias significativas en la distancia de la LAC a la parte más coronal del hueso interproximal de la cresta después del tratamiento.
– en la tabla 3 se observa que en el 72,5% de los sitios, las diferencias en la profundidad de sondaje óseo de la LAC a la parte más coronal del hueso interproximal se encontraban en 1 mm (perdida osea), reflejando una media de pérdida de 0,1mm. En el 20% de los sitios se perdió una cantidad significante de la cresta (más de 1 mm), reflejando una médida de pérdida de 2,8 mm. En muy pocos sitios se observó una ganancia en el sondaje óseo a la cresta. Los resultados Rx demuestran mayor difusión o dispersión de los datos.
– relleno del defecto infraóseo:
– en la tabla 4 se refleja el componente infraóseo al inicio, la ganancia de hueso y por lo tanto, el relleno óseo a nivel clínico y Rx.
– los defectos de 3 paredes tuvieron un relleno óseo del 95±6,2%.
– los defectos de 2 paredes tuvieron un relleno óseo del 82±18,7%.
– los defectos de 3 paredes tuvieron un relleno óseo del 39±62,4%.
– estos datos reflejan una variabilidad en el relleno óseo de defectos de 3, 2 y 1 pared (>paredes→>regeneración)
– para poder comparar estos resultados con otros estudios, éstos se expresan en función de si se ha alcanzado el 100%, el ≥ 50% pero < del 100% o < 50%, de relleno óseo (tabla 5):
– en el 32,5% de los sitios se observó un relleno del 100%.
– en el 57,5%, el relleno óseo fue parcial.
– diferencia entre el tejido de granulación neoformado (TGN) y la profundidad de sondaje a base del defecto (PBL→relleno oseo) a 1 año postratamiento:
– se ha observado una diferencia significativa entre la ganancia de TGN y la ganancia de PBL (relleno oseo). Lo mismo a nivel Rx.
– Clinicamente=la ganancia en el TGN fue mayor que la PBL (relleno óseo) en el 57,5% de lo sitios y menor que la PBL (relleno oseo) en el 22,5% de los sitios. No se observaron diferencias en el 20% de los sitios.
– RX= la ganancia del TGN fue mayor que el relleno oseo en el 77,5%, menor en el 12,5% e igual en el 10% de los sitios.
*”En la mayoría de los casos se produce > formación de tej granulación que relleno oseo”.
– evidencia histológica de regeneración ósea:
– en la raíz analizada se observa 4,6 mm de nuevo cemento con fibras de colágeno insertadas. No se observa hueso, debido a que no se obtuvo ninguna muestra del mismo.
– DISCUSIÓN:
– se observa:
– una media de regeneración ósea de 4,3±2,5 mm al año postratamiento de 40 defectos verticales y profundos mediante regeneración tisular guiada (colocación de una membrana).
– una ganancia de hueso ≥ 2 mm en el 87,5% de los sitios.
– una ganancia de hueso de ≥ 4 mm en el 57,5% de los sitios.
– no se observa pérdida de hueso de soporte (hueso apical al defecto) en ninguno de los defectos ni anquilosis.
– mediante los procedimientos habituales de elevación del colgajo, los defectos infraóseos curan mediante una combinación de relleno óseo apical y reabsorción de la cresta marginal. Rosling et al. (1976), observaron un relleno óseo apical de 2,8 mm y una reabsorción de la cresta de 0,4 mm, mediante un CWM en pacientes con un buen control de placa. Polson & Heijl (1978), observaron resultados similares.
– en este artículo, la ganancia de la PBL media (media relleno oseo) ha sido de 4,3 mm. Los resultados de este estudio son diferentes a los anteriormente publicados debido, quizás, a que los defectos tratados presentaban una mayor profundidad inicial (media de 6,1 mm) y a la morfología del defecto.
– los defectos de 3 y 2 paredes responden mejor a la terapia regenerativa.
– el elevado grado de predictabilidad del relleno óseo alcanzado en este estudio confirma los resultados obtenidos anteriormente (Gottlow et al.1986; Becker et al.1988) y, permite afirmar que la RTG es un tratamiento predecible en los defectos infraóseos.
– los resultados histológicos demuestran formación de nuevo cemento con fibras de colágeno funcionalmente orientadas.
– en este estudio, los cambios óseos se han analizado clínica y radiológicamente. Como era de esperar, los resultados Rx, subestiman la profundidad del defecto inicial y la extensión del relleno óseo al año.
Conclusiones regeneración tisular guiada
1) la regeneración tisular guiada permite una ganancia media en el sondaje óseo (relleno oseo) de 4,3 mm.
2) el 85,7% de los sitios tratados muestran una ganancia de hueso ≥ 2 mm, indicando una elevada reproducibilidad de la técnica.
3) se evidencia una reabsorción de la cresta marginal de 0,4 mm de media.
4) el 73% de los defectos presentaban relleno óseo al año postratamiento.
5) el 95% y el 82% de los defectos de 3 y 2 paredes son rellenados, respectivamente (mas paredes > regeneración)
6) los clínicos deben considerar a la RTG como un tratamiento real y predecible.
Autor
Autor del texto: Dr Dario Vieira Pereira
Licenciado en odontología. Se ha especializado con el Máster en Cirugía e implantología por la Universidad de Barcelona, y completó su formación con el Diploma de Estudios Avanzados en la Facultad de Odontología de la misma Universidad. Licenciado en Odontologia 1996-2001 Master de cirugía bucal e implantología bucofacial, Facultad de odontología, Universidad de Barcelona 2001-2004 Diploma de estudios avanzados del Doctorado con clasificación de excelente 2006.